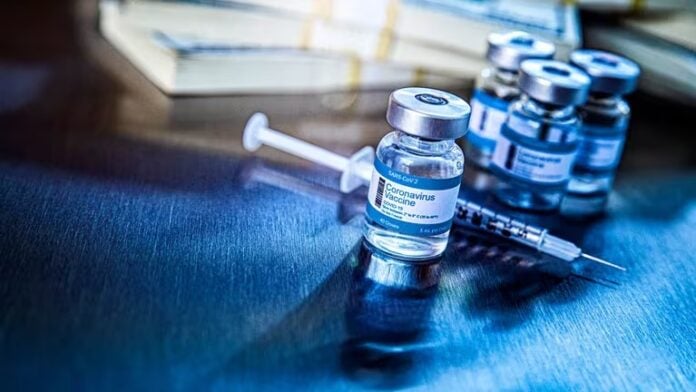
La demanda colectiva contra el laboratorio AstraZeneca ante un tribunal del Reino Unido reavivó el debate sobre las inyecciones COVID. Un repaso por cuáles son los efectos secundarios que pueden causar. Por qué los expertos recomiendan desterrar ideas de que las vacunas modifican el genoma humano, o de que producen cáncer a largo plazo.
Cada seis minutos, en el mundo una persona esquiva a la muerte gracias a la vacunación. Esta noción tan clara que acompaña a la vacunación desde el siglo XX sufrió un traspié -incluso paradójico- con la pandemia de COVID alrededor del rol de las vacunas en el siglo XXI, que a pesar de haber salvado a la humanidad toda, quedaron envueltas en una crisis de credibilidad y confianza.
Esta semana, las vacunas COVID volvieron a estar en el centro de la escena mundial: el gigante farmacéutico AstraZeneca declaró ante un tribunal del Reino Unido que, en casos extremadamente raros, su vacuna contra el COVID -elaborada en colaboración con la Universidad de Oxford- puede desencadenar el síndrome de trombosis con trombocitopenia (TTS), un trastorno poco común que se caracteriza por un nivel bajo de plaquetas y afecta la coagulación.
La declaración se dio en el marco de una demanda judicial de 51 personas que sostienen haber sufrido problemas de salud vinculados a la inmunización con la vacuna AZD1222. Según pudo reconstruir el diario inglés The Telegraph, en mayo de 2023 AstraZeneca dijo que el TTS “no es causado por la vacuna a nivel genérico” y agregó ahora que el cuadro de TTS puede “aparecer en casos muy raros, y se desconoce el mecanismo causal”.
Expertos en infectología e inmunología, cardiología y pediatría coinciden en un axioma fundamental para sostener la salud pública global: hay que vacunarse, siempre.
El doctor Huerta explicó: “El control de cualquier problema de salud pública tiene dos esferas muy marcadas que se entrelazan entre sí. La primera es la del control de la salud pública en la cual se introduce una palabra clave: la política. Por eso, el control de la salud pública está determinado por lo que se llaman las políticas de salud”.
En cuanto a la segunda, el médico oncólogo la definió como “la esfera individual, la de la persona”. ¿Se cuida o no se cuida? ¿Aprende o no aprende? ¿Recibe los mensajes adecuados? ¿Sabe cómo se transmite la enfermedad? ¿Evita la infección?, entre otras preguntas fundamentales.
Para el experto, quien se ha convertido en un referente global de salud tras décadas como divulgador en distintos medios de EEUU, estas dos esferas se entrelazan porque ambas dependerán de “una buena política pública, en donde los políticos entiendan el problema y usen a la ciencia -proactivamente y con transparencia – como la herramienta que los llevará a controlar la enfermedad”.
Pandemia global
«Hay que desterrar ideas de que las vacunas modifican el genoma humano, o de que producen cáncer a largo plazo. Las vacunas han logrado erradicar la poliomielitis, la viruela y han evitado la muerte anual por gripe, por sarampión y por paperas», dijo Oscar Cingolani, cardiólogo argentino en la Universidad de John Hopkins, EEUU (Getty).
Se logró consenso internacional acerca de que, en una emergencia de salud pública global como fue la pandemia de COVID, las vacunas fueron la herramienta de la ciencia para salvar millones de vidas en tiempo récord.
Un estudio difundido por la Organización Mundial de la Salud (OMS) -en ocasión de la Semana Mundial de la Inmunización celebrada hace pocos días- reveló que en el último medio siglo la inmunización salvó 154 millones de vidas a nivel global. Esto ocurre porque las vacunas previenen hospitalizaciones y muertes por enfermedades inmunoprevenibles, como el COVID-19, el cáncer cérvico-uterino, la difteria, la hepatitis B, el sarampión, la neumonía, la poliomielitis, la rubéola y el tétanos, entre otros males.
Un equipo de científicos del laboratorio AstraZeneca ya había publicado en 2021 en la revista The Lancet un estudio con detalles sobre “casos muy raros de trombosis con síndrome de trombocitopenia (TTS), que se conoce como trombocitopenia trombótica inmune inducida por la vacuna (VITT, por sus siglas en inglés)”. Un trastorno que puede provocar un colapso en el torrente sanguíneo y se caracteriza por una fuerte disminución de plaquetas en la sangre, provocada por la formación de anticuerpos contra la proteína PF4.
Esta reacción desencadena la formación de coágulos, ya que las plaquetas dejan de cumplir su función esencial en la coagulación sanguínea. Para su manejo clínico es indispensable una detección temprana y el tratamiento adecuado, que incluye el uso de inmunoglobulinas y la evitación de heparina.
El estudio de los investigadores de AstraZeneca describió que, según datos del Centro Europeo para la Prevención y el Control de Enfermedades, a abril de 2021, aproximadamente 5,6 millones de personas habían recibido la segunda dosis de la vacuna de AstraZeneca en la Unión Europea. “Según este nivel de exposición, la tasa estimada de TTS dentro de los 14 días posteriores a la segunda dosis de AZD1222 fue de 2,3 por millón de vacunados”, señalaron en el texto publicado en The Lancet.
Vacunas en tiempo récord
El inicio de la pandemia en 2020, en donde un virus hasta entonces desconocido se identificó en diciembre de 2019 en personas que habían circulado en el mercado de Wuhan, en China. Rápidamente la infección viral se desparramó por todo el globo, de Asia a Europa, América y el resto del mundo.
Una situación excepcional obtuvo una respuesta excepcional de la ciencia: vacunas en tiempo récord para prevenir la hospitalización y la enfermedad grave por COVID-19.
En diciembre de 2020, tan solo 9 meses después de la declaración de la pandemia por parte de la OMS, las primeras dosis contra el coronavirus obtuvieron la aprobación de uso de emergencia del organismo internacional. La enfermedad había llegado en ese entonces a, al menos, 120 países y amenazaba a los sistemas de salud menos desarrollados.
Al día de hoy, las cifras de la OMS indican que se administraron 13.590 millones de dosis contra el coronavirus en el mundo, esto incluye tanto las primeras dosis como los distintos refuerzos, según los calendarios de inmunización de cada país.
Voces de los expertos
Sobre la seguridad y eficacia de las vacunas, la doctora Marta Cohen, médica patóloga pediatra argentina en el Hospital de Niños de Sheffield, Reino Unido, señaló: “Quiero llevar tranquilidad, la TTS es una complicación rara que sucede pocos días después de administrada la dosis de la vacuna, ya sea la primera o la segunda. Es decir, no hay complicaciones a largo plazo descriptas. En segundo lugar, esto ya se sabía. En abril del 2021 se comenzaron a reportar los primeros casos muy raros de esta complicación”.
La doctora Cohen repasó los números de la vacunación COVID para tomar dimensión de la prevalencia de estos casos, “en el Reino Unido se administraron 50 millones de dosis y hubo 81 fallecimientos, esto implica una incidencia aproximada estimada es de 1 en 50.000 vacunados. Por lo tanto la incidencia es rara. Esta misma complicación se observó también con la vacuna Johnson & Johnson y mucho más raramente con Pfizer. Está así descripta. Sin embargo, se estima que la vacuna habría salvado 6 millones de vidas en el mundo”.
El cardiólogo argentino Oscar Cingolani es profesor de medicina y director del Centro de Hipertensión Arterial y de la Unidad de Cuidados Críticos (UCC) Cardiovasculares del Hospital Johns Hopkins, en Baltimore, Estados Unidos, definió cómo una poderosa herramienta de la ciencia, en este caso la inmunización, salvó millones de vidas: “Los países del mundo que mejor gestionaron la pandemia fueron las sociedades que comprendieron que cuidarse es una cuestión colectiva y no individual”.
Para el doctor Cingolani, es fundamental desterrar creencias arraigadas en movimientos antivacunas o en grupos que duda sobre la eficacia de la vacunación: “A nadie le gusta darse algo inyectable que va a generar una respuesta inmune. Sabemos que los principales efectos adversos de las vacunas ocurren durante el primer mes o durante los primeros dos meses. Hay que desterrar ideas de que las vacunas modifican el genoma humano, o de que producen cáncer a largo plazo. Las vacunas han logrado erradicar la poliomielitis, la viruela y han evitado la muerte anual por gripe, por sarampión y por paperas”.
Tras conocerse la declaración de AstraZeneca en los tribunales británicos, la doctora Daniela Hozbor, investigadora principal del Conicet en el Instituto de Biotecnología y Biología Molecular (IBBM) de la Facultad de Ciencias Exactas de la Universidad Nacional de La Plata consideró que “en todas las vacunas siempre se evalúa cuál es el riesgo y qué beneficio tiene, aún con reacciones adversas importantes como la TTS, que se había reportado con una frecuencia de aparición estaba entre un 0.3 a 1 por cada 100 mil administraciones. En términos de lo que la misma enfermedad del COVID provoca, resulta mucho menor, y por eso el beneficio es mucho mayor”.
“La prevención que da la vacuna de AstraZeneca en términos de evitar la enfermedad, el cuadro severo y la muerte, es mayor que este riesgo”, completó Hozbor quien es miembro de la Comisión Nacional de Inmunizaciones (CoNaIn) de Argentina.
“La de Astrazeneca, como las otras vacunas que se aplicaron en el momento de la pandemia y se siguen aplicando ahora, son seguras y efectivas, pero no exentas como cualquier medicamento o procedimiento terapéutico de algún efecto colateral significativo en una pequeñísima proporción de las personas tratadas”, consideró Jorge Geffner, profesor de Inmunología en la Universidad de Buenos Aires (UBA) e investigador del Conicet.
Por su parte, el infectólogo Ricardo Teijeiro, miembro de la Sociedad Argentina de Infectología, explicó: “Los eventos adversos, salvo que sean alergias conocidas a algún producto de la vacuna, son difíciles de poder prevenir o advertir. En general, son producidos por el proceso de reacción del individuo a la vacuna. Cada persona responde de forma individual, y en algunos casos se pueden producir estos eventos como la trombosis, que tiene características inmunológicas propias de cada uno de nosotros”.
“Otros eventos adversos que pueden darse son los inflamatorios, el dolor local y malestar general por el mismo proceso inflamatorio que produce la vacuna. Estos efectos se tratan sintomáticamente, es decir, se apunta al síntoma, porque si estos efectos se dan por la vacuna, se autolimitan, a no ser que sea algo grave”, agregó Teijeiro.
Los beneficios de las vacunas superan los riesgos
Todo esto no debe hacernos perder de vista un dato fundamental, los efectos secundarios que potencialmente puede ocasionar la vacunación son mucho menos probables y riesgosos que los causados por la enfermedad de COVID-19 en los distintos sistemas del organismo, en especial el aparato respiratorio y cardiovascular.
El doctor Huerta señaló la relevancia de corregir lo antes posible la inequidad frente a las vacunas en tiempos de COVID, porque la infección viral causada por el SARS-CoV-2 nos volvió a enseñar una máxima de la ciencia con la que los médicos conviven a diario: muchas enfermedades no tiene cura, pero tienen vacunas. Y esa distinción es, muchas veces, la diferencia entre la vida y la muerte.
En los últimos años, la evidencia científica muestra que la infección por SARS-CoV-2 puede dañar el corazón tanto directa como indirectamente.
Los efectos secundarios adversos poco habituales también fueron asociados a las vacunas diseñadas bajo la tecnología de ARN mensajero, como las de Pfizer/Biotech y Moderna, en el caso de estas fórmulas se observaron casos poco habituales de mayor riesgo de miocarditis en jóvenes.
La miocarditis es una inflamación de la capa media de la pared del corazón, que puede afectar el músculo cardíaco y el sistema eléctrico del corazón. Sin embargo, en este caso también, el riesgo es mínimo relacionado con las consecuencias derivadas de la infección de COVID-19. Un informe de los Centros para la Prevención y el Control de Enfermedades (CDC) en Estados Unidos reveló que los pacientes con COVID-19 tienen un probabilidad casi 16 veces mayor de desarrollar miocarditis comparados con los que no han contraído el virus, especialmente en niños y mayores de 50 años.
A pesar de que la miocarditis es generalmente poco común, el COVID-19 es un factor de riesgo fuerte para esta afección, lo que destaca la importancia de la vacunación como medida preventiva.
La confianza en la vacunación en América Latina
Las dudas respecto a la vacunación exceden a la inmunización contra el COVID. Desde la pandemia, la región de Las Américas registra un descenso en las coberturas de vacunación contra la mayoría de las enfermedades inmunoprevenibles.
En un encuentro organizado el año pasado por la Sociedad Latinoamericana de Infectología Pediátrica (SLIPE) y la Sociedad Latinoamericana de Vacunología (SLV), el doctor argentino Roberto Debbag, presidente de SLIPE había planteado que las consecuencias de este retroceso en las coberturas acarrean problemas graves: están resurgiendo enfermedades prevenibles por vacuna como la difteria, el sarampión y la polio. “América Latina enfrenta un grave problema de salud pública: millones de niños no completaron sus calendarios de vacunación, o nunca fueron vacunados. Esto los expone a enfermedades mortales o daños a largo plazo”, advirtió.
Según Debbag, se necesitan propuestas innovadoras para abordar este problema crítico de salud pública. Esto implica entender el contexto actual: las vacunas existen y previenen enfermedades graves, pero millones de personas no tienen acceso o dudan de ellas. Por eso, es imperioso, encontrar estrategias para revertir la desconfianza en las vacunas, modificar las conductas negligentes y desactivar las sospechas sobre la inmunización.
👉 Mantenete informado siempre, estés donde estés.
Seguinos en nuestro canal de Whatsapp 📲 https://t.co/whakJNoXxh pic.twitter.com/MCb1BvpOLZ
— misionesonline.net (@misionesonline) March 18, 2024
Fuente: Infobae